BJN#227 – Mais docteur, je dois boire beaucoup d’eau pour mes reins ou pas ?
Merci à Pierre Filipozzi, de Metz, membre du conseil scientifique pour ce résumé.
N’hésitez pas, si vous le souhaitez, à nous envoyer vos lectures !
Cette BJN est rédigée en rapport avec cet article :
Water intake and progression of chronic kidney disease: the CKD-REIN cohort study, publié par Wagner S et al. dans Nephrol Dial Transplant en Avril 2022
Introduction
L’apport optimal en eau n’est pas bien déterminé chez les patients MRC. Les principales études sont contradictoires sur l’association osmolarité urinaire et progression de la MRC. Un essai randomisé n’a pas retrouvé de bénéfice sur le DFG d’un “coaching” des patients les incitant à majorer leurs apports hydriques (Clark WF et al. JAMA 2018).
Matériels et méthodes
Il s’agissait d’une étude sur les 1265 patients de la cohorte prospective CKD-REIN pour lesquels des prélèvements urinaires étaient disponibles (N=3033 pour la cohorte complète). La quantité et la nature des boissons consommées étaient estimées lors d’un entretien puis la consommation moyenne quotidien d’eau “nature” (EN) et d’eau totale (ET=EN + autres boissons) était calculée. Etaient recueillis à l’inclusion le volume et l’osmolarité calculée urinaire, les caractéristiques sociodémographiques, comorbidités et habitudes de vie, la tension artérielle, la créatininémie, l’albuminurie et d’autres facteurs confondants potentiels. Les auteurs ont réalisé d’une part des analyses multivariées par modèle de Cox pour estimer les Hazard ratios pour le risque de défaillance rénale (définie par la nécessité de dialyse ou la transplantation rénale préemptive) et d’autre part des modèles linéaires mixtes complétés par une analyse de sensibilité pour évaluer la pente de DFG selon la consommation d’eau, le volume et l’osmolarité urinaire.
Résultats
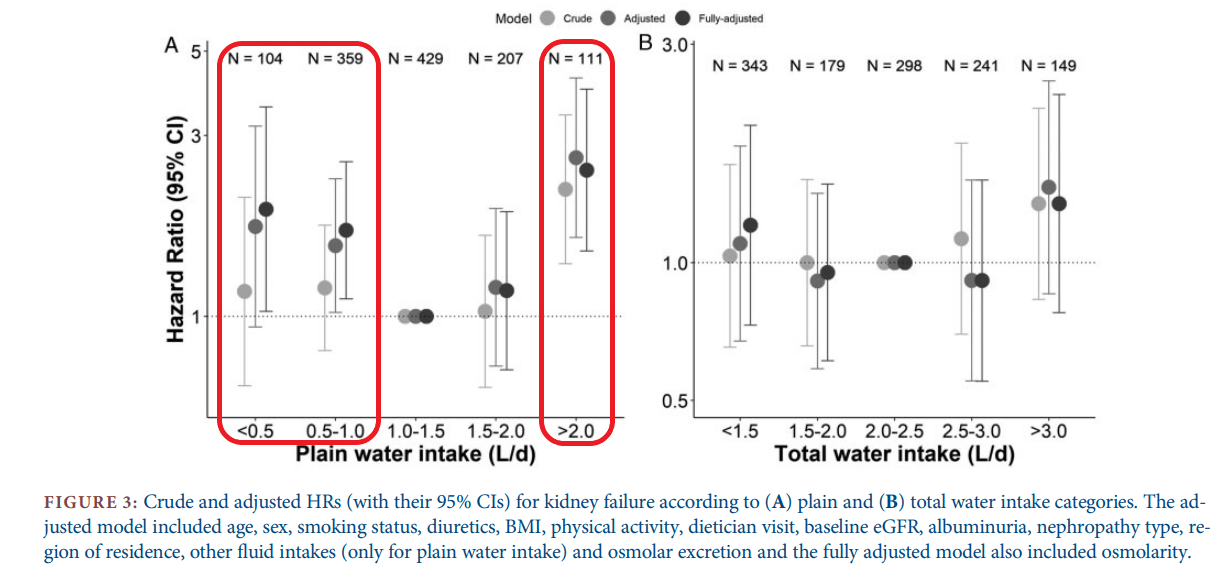
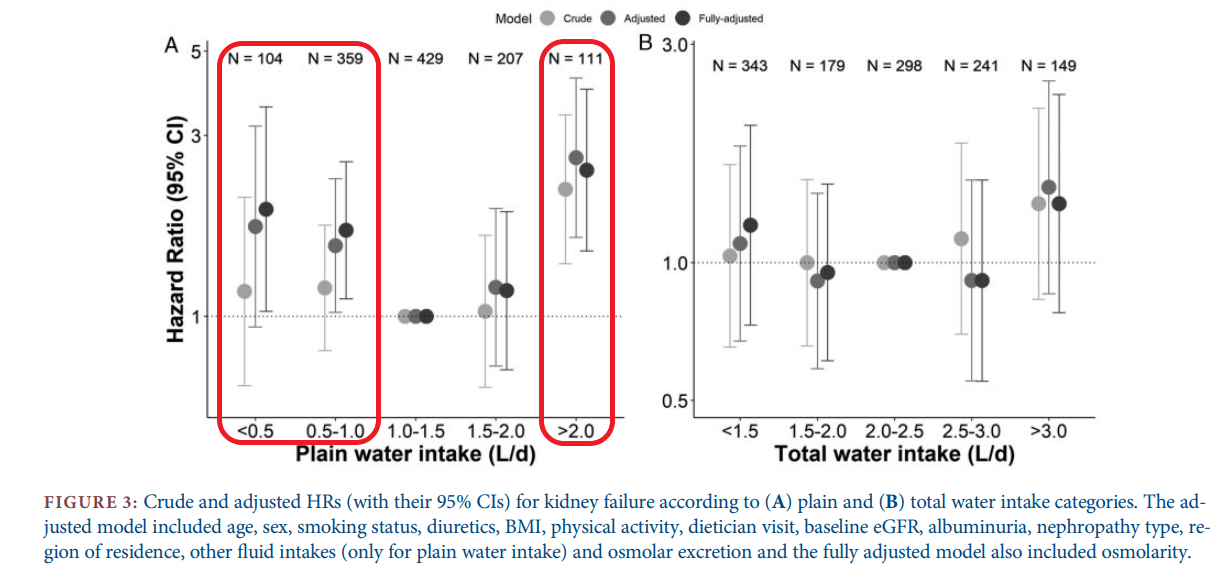
L’apport médian d’ET était de 2L/j (1,6-2,6) dont 1,5L (1,0-1,7) d’EN avec un volume médian urinaire de 1,9L/min et une osmolarité urinaire moyenne de 374±104mosm/L. La durée médiane de suivi était de 3 ans (2,1-3,5ans). Ni la consommation d’ET, ni le volume urinaire n’étaient associés avec le pronostic rénal. Un sur risque de défaillance rénale était retrouvé en cas de consommation d’EN <0,5L/j [HR=1,92 ; 95% IC (1,03-3,56)], 0,5-1L [HR=1,69 ; 95% IC (1,11-2,56)] et >2L/j [HR=2,43 ; 95% IC (1,49-3,97)] (cf figure). Le déclin du DFG était également plus rapide chez les patients avec la plus forte consommation d’EN (cf tableau).

Conclusion
Chez les patients atteints d’IRC, la relation entre consommation d’EN et progression de la MRC semble être en forme de U. Les patients avec un apport faible ou important en EN semblent présenter un surrisque rénal. La quantité idéale d’apport en EN pourrait être entre 1 et 2L par jour (à adapter à l’activité physique, à la soif et à l’environnement).
Les plus du papier
- Question posée couramment par les patients en pratique clinique.
- Etude basée sur la cohorte CKD-REIN, représentative de la population de patients pris en charge par des structures de néphrologie en France.
- Prise en compte de nombreux facteurs de confusion potentiels.
- Il s’agit de la première étude à évaluer le lien entre l’état d’hydratation et le pronostic rénal chez les patients atteints d’IRC en se basant sur une évaluation directe des apports en eau plutôt que juste sur le volume et l’osmolarité urinaire.
Les critiques
- L’étude est observationnelle. La quantité d’eau était évaluée par un entretien, certes poussé mais le risque de biais de mémorisation ne peut être totalement contrôlé.
- Seulement 42% des patients de la totalité de la cohorte CKD-REIN étaient inclus d’où un risque de biais de sélection malgré la réalisation d’une analyse de sensibilité. On notait une sous-représentation des patients d’Île-de-France et des patients originaires d’Afrique Sub-Saharienne.
- Il n’y avait qu’une seule mesure du volume urinaire et de la consommation d’eau à l’inclusion. Il était donc difficile de prendre en compte les variations de la consommation d’EN dans le temps.
- Le lien de causalité reste à démontrer par d’autres études, idéalement interventionnelles.