BJN#234 – Traitement de l’insuffisance cardiaque – C’est dans les vieux pots qu’on fait la meilleure confiture ?
Merci à Cyril Mousseaux, de Paris, membre du conseil scientifique pour ce résumé.
N’hésitez pas, si vous le souhaitez, à nous envoyer vos lectures !
Cette BJN est rédigée en rapport avec cet article : Acetazolamide in Acute Decompensated Heart Failure with Volume Overload. Publié par Mullens et al. N Engl J Med 2022
Introduction
L’insuffisance cardiaque congestive est un des motifs les plus fréquents d’hospitalisation. Peu d’essais randomisés s’y sont intéressés. Parmi eux, l’étude DOSE (Diuretic Optimization Strategies Evaluation) comparant plusieurs stratégies d’utilisation de diurétiques de l’anse (bolus ou continue, faible ou forte dose) retrouvait que seuls 15% des patients ne présentaient plus de signes congestifs à J3 de la prise en charge. Dans le registre ADHERE, près de 20 % des patients présentaient toujours des signes de surcharge à la sortie d’hospitalisation.
Etant donné que la surcharge persistante est un facteur de mauvais pronostic, d’autres stratégies thérapeutiques nécessitent d’être évaluées. L’ajout d’un diurétique proximal, l’acétazolamide, à un traitement par diurétiques de l’anse a donc été évalué dans l’insuffisance cardiaque congestive.
Matériels et méthodes
Il s’agit d’un essai randomisé, Belge, multicentrique, en double-aveugle avec analyse en intention de traiter évaluant l’efficacité de l’acétazolamide IV dans l’insuffisance cardiaque congestive.
Les patients éligibles devaient présenter des signes de surcharge clinique (œdèmes, ascite, épanchement pleural), un BNP > 250 ng/mL ou unNT-pro-BNP > 1000 pg/mL ainsi que des diurétiques au long cours.
Les patients étaient tirés au sort pour recevoir soit de l’acétazolamide IV (500 mg) quotidiennement pendant 3 jours soit un placebo en addition d’un protocole standardisé de diurétiques de l’anse. La randomisation était stratifiée sur le niveau de fraction d’éjection du ventricule gauche (<40 % et >40%).
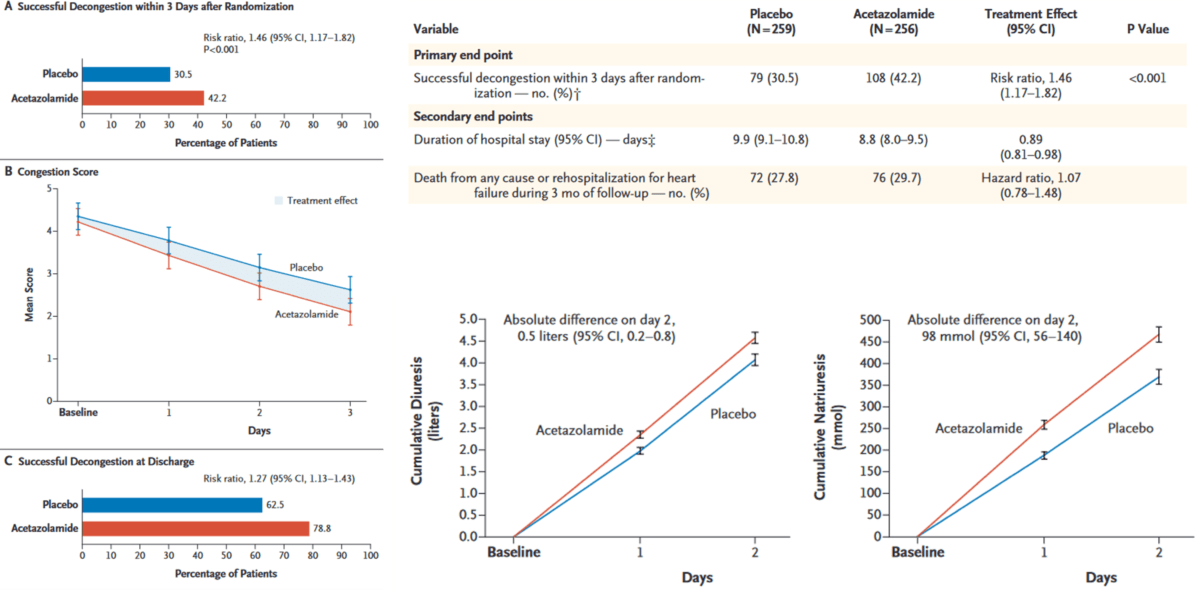
Le critère de jugement principal est le succès de la décongestion (absence d’œdèmes, d’ascite et d’épanchement pleural) à J3 évalué par un cardiologue en aveugle.
Le critère de jugement secondaire composite était la mortalité toute cause ou la réhospitalisation pour le même motif au cours des 3 mois suivant l’inclusion.
Les critères d’exclusion principaux sont les suivants : patients déjà sous acétazolamide ou inhibiteurs de SGLT-2, PAS < 90 mmHg, DFG estimé < 20 mL/min/1.73m², dialyse chronique, diagnostic associé de syndrome coronaire aigu, antécédents de cardiopathie hypertrophique.
Résultats
519 patients ont été randomisés. La population à l’étude concernait des patients âgés en moyenne de 79 ans. Parmi eux, 75 % étaient hypertendus, 47 % diabétiques de type 2 et 81.7 % des patients avaient un DFGe < 60 mL/min/1.73m² (DFGe médian à 39 mL/min/1.73m²).
Le critère de jugement principal (la décongestion à J3) était atteint chez 42.2% des patients traités par acétazolamide quotidiennement contre 30.5% avec le placebo (Risk ratio : 1.46 avec IC 95 % : 1.17-1.82).
Il n’y avait de différence sur le critère de jugement secondaire, à savoir :
- Pas de différence sur la durée d’hospitalisation (8.8 jours IC 95 % : 8-9.5 versus 9.9 jours IC 95% : 9.1-10.8) et le décès toute cause
- Pas de différence sur la réadmission pour insuffisance cardiaque dans les 3 mois (29.7% versus 27.8 %, Hazard ratio : 1.07 (0.78-1.48).
La prescription d’acétazolamide s’associait une diurèse et une natriurèse majorées sans qu’il n’y ait de profil de tolérance particulier. Il n’y avait notamment pas davantage de dégradation de la fonction rénale, d’hypokaliémie et d’hypotension artérielle.
Une analyse pré-spécifiée de sous-groupe suggère que l’acétazolamide est moins efficace lorsque la posologie de furosémide est supérieure à 60 mg (traitement d’entretien).
Conclusion
L’ajout d’acétazolamide à un traitement par diurétiques de l’anse chez des patients hospitalisés pour insuffisance cardiaque congestive est associé à un plus grand succès de décongestion à J3.
Les plus du papier
- Question clinique avec un traitement déjà disponible en routine.
- Design adapté (double aveugle, placebo, analyse en intention de traiter…) avec une population reflétant la pratique clinique quotidienne.
- Evaluation de la surcharge hydrosodée par un clinicien en aveugle de l’allocation.
Les critiques
- Les patients ayant un inhibiteur de SGLT-2 ont été exclus. On a hâte de voir ce que pourrait donner un essai randomisé comparant les inhibiteurs de SGLT-2 et l’acétazolamide dans ce contexte.
- Critère de jugement principal basé sur la surcharge hydrosodée et non sur un critère dur comme la mortalité.
- Non applicable à des patients ayant une insuffisance cardiaque de novo et aux patients ayant une maladie rénale chronique stade V.
- Données applicables uniquement à des individus de descendance européenne.
Figure