BJN#242 – SHUa et Eculizumab : on s’aime mais on se quitte ?
Aujourd’hui, une nouvelle biblio proposée par Marion Delafosse, de Paris.
Merci à elle pour ce résumé! N’hésitez pas à nous envoyer vos propres lectures et résumés si vous souhaitez les partager avec nous.
Cette BJN est rédigée en rapport avec cet article :
Early eculizumab Withdrawal in Patients With Atypical Hemolytic Uremic Syndrome in Native Kidneys Is Safe and Cost-Effective: Results of the CUREiHUS Study, publié en Octobre 2022 Dans Kidney International Reports.
Introduction
L’éculizumab, inhibiteur du C5, a considérablement amélioré le pronostic des patients atteints du syndrome hémolytique et urémique atypique (SHUa). Son coût extrêmement élevé et le risque d’infection invasive à méningocoque font se poser la question de la durée optimale du traitement.
Cette étude s’est intéressée au devenir et aux coûts liés à l’arrêt précoce de l’éculizumab chez des patients atteints de SHUa.
Patients/matériels et méthodes
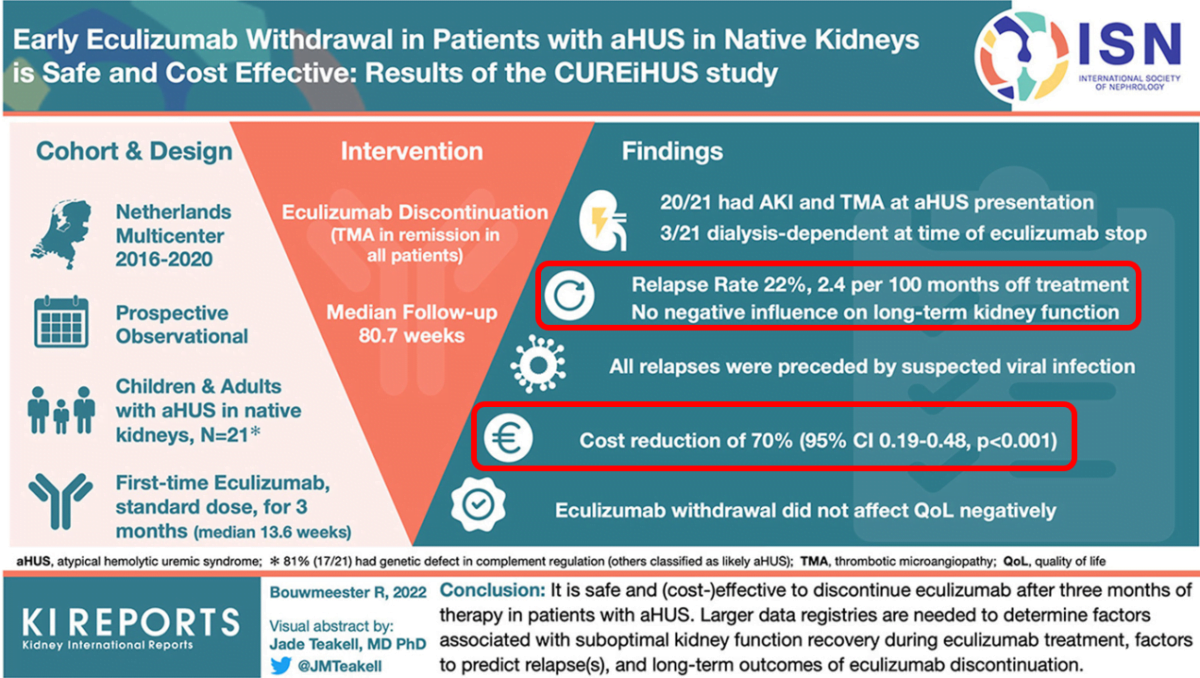
Il s’agit d’une étude prospective réalisée aux Pays Bas sur la sécurité et le coût de l’arrêt de l’éculizumab chez des patients atteints de SHUa (hors transplantation).
Etaient inclus les enfants et adultes atteints de SHUa et recevant de l’éculizumab pour la première fois entre 2016 et 2020. Les SHU secondaires (grossesse, infection, médicament, néoplasie…) étaient exclus. Une analyse génétique sur les variants du complément a été réalisée chez tous les patients.
Après 3 mois, l’éculizumab était arrêté ou espacé selon les paramètres clinico-biologiques et les préférences des cliniciens et patients.
Une rechute était définie comme la nécessité de reprendre ou de rapprocher les cures d’éculizumab en raison d’une dégradation de la fonction rénale et de critères biologiques ou histologiques de microangiopathie thrombotique (MAT).
Résultats
46 cas incidents de SHU ont eu lieu durant la période de l’étude, 21 patients (14 adultes et 7 enfants) ont été inclus. Le sexe ratio était équilibré. L’âge médian à l’inclusion était de 31.8ans [0.3 à 78.5].
Une anomalie génétique du complément était retrouvée chez 17 (81%) des patients.
L’éculizumab a été arrêté après un délai médian de 13.6 semaines [2.1-43.9]. Le suivi au décours était de 80.7 semaines [0-236.9].
L’analyse a porté sur 18 patients (3 patients étant restés dépendants de la dialyse et donc non considérés comme à risque de rechute) et 4 d’entre eux (22%) ont présenté une rechute au cours du suivi avec un délai médian de 19.0 semaines [14.3-53.6]. Toutes les rechutes ont été retraitées dans les 24h avec de l’éculizumab, avec une récupération rénale complète au décours.
Le coût médian mensuel était de 11,537€ [1712-34,042] pour un coût théorique de 34,529€ [10,981-48,447] si tous les patients avaient été traités selon le schéma classique (1 perfusion/2 semaines), soit une réduction de près de 70% du coût.
La qualité de vie des patients n’a pas été impactée par l’arrêt de l’éculizumab.
Conclusion
L’arrêt de l’éculizumab après 3 mois de traitement chez les patients atteints de SHU atypique semble sûr et n’altère pas la fonction rénale ultérieure si les rechutes sont diagnostiquées précocement. Cela permet par ailleurs des dépenses qui sont seulement 30% des dépenses théoriques.
Les plus du papier
- Etude prospective, incluant des patients « tout venant » atteints de SHU atypique et notamment des patients à haut risque de rechute (variant pathogène du complément)
- Analyse génétique disponible
- Population des SHU bien caractérisée (notamment exclusion des SHU secondaires)
Les critiques
- Petit effectif, mais attendu vu la rareté de la pathologie
- Mélange de population pédiatrique et adulte.
- Pas de données sur les patients transplantés
- Le suivi est parfois très court (quelques semaines après l’arrêt de l’éculizumab), sous estimant peut-être le taux de rechute
- Nécessité d’un suivi armé ++ pour diagnostiquer précocement les rechutes…quid dans la « vraie » vie ?
- On aimerait bien avoir des éléments prédictifs des patients à risque de rechute pour mieux adapter la thérapie de manière individuelle.